某年8月26日晚, 蒋某某(男 45岁)被他人用军刺砍伤头部, 伤后在当地医院住院治疗。伤者于当年9月2日晚11许死亡。
病历摘录:病人因头部刀伤后而入院。查:头顶前部见一斜行伤口长约10.0cm, 深达颅骨, 伤口边缘整齐, 己清创缝合。头部CT示:未见异常。诊断:头皮裂伤。8月30日复查头部CT示:未见异常。
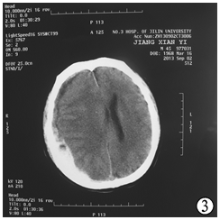
9月2日凌晨患者突发昏迷, 右侧瞳孔散大, 急检头颅CT示:右侧额、颞、顶部颅板下见弧形高密度影, 右侧侧脑室受压变窄, 右侧脑实质受压, 中线结构向对侧移位。印诊:右侧硬膜下血肿。经救治无效于9月2日晚11时许病人临床死亡。
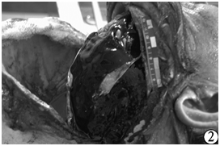
病理解剖检验: 前额部发际内有一左上右下的斜形长10.0cm的己缝合创口, 创口周围头皮下出血。额顶部颅外板有一长3.0cm与头皮创方向一致的砍痕。经解剖检验证实, 硬膜下血肿覆盖整个右侧大脑半球, 并伸入颅前窝及颅中窝。病理检验排除颅内动脉瘤及脑血管畸形(见图1~图4)。
本例死者为青壮年男性, 被他人用一定质量的军刺砍伤头部后造成头皮裂伤及颅外板骨折, 伤后7d突发亚急性硬膜下血肿, 外伤性闭合性颅内血肿多见于钝器打击及交通事故, 而本例为锐器砍击致头皮裂伤、颅外板骨折, 损伤后7d后出现亚急性硬膜下血肿, 此种情况较少见。
硬脑膜与蛛网膜之间的血肿称为硬脑膜下血肿(SDH), 亚急性血肿的发生率为25%。亚急性SDH病程在4d~3周内。外伤性迟发性血肿认定的主要临床依据:(1)有明确的头部外伤史; (2)首次CT检查颅内未见出血, 经过数日、数周甚至数月后出现临床症状、体征; CT连续检查发现脑内原本无血肿的部位出现了血肿, 或原有的小出血灶经过一段时间以后变为大血肿(伤后24~72h内为DTICH高峰期)。(3)CT示:颅板下新月型高低密度灶或低密度灶中混有高密度影像。(4)排除原发性脑血管疾病引起的出血, 如颅内血管瘤、脑血管畸形、凝血障碍等。对于少数头部外伤轻微首次CT检查无异常所见的案例, 脑血管造影、磁共振检查或CTA可以帮助排除颅内动脉瘤或脑动、静脉畸形等疾病引起的出血。(5)排除二次受伤的可能。(6)据报道颅脑损伤时出现硬膜下积液也是伤后迟发性颅内血肿的一个重要临床指标。
本例亚急性SDH出血来源分析:桥静脉:大脑穹隆面的皮质浅静脉在离开皮质时以垂直方向穿过蛛网膜下腔入硬脑膜下腔, 然后沿硬脑膜下面游离行走约2cm进入静脉窦内。桥静脉通常共有11~13对桥静脉分布于两侧大脑半球。大脑上静脉是大脑大静脉中最大的一支, 分布甚广, 与静脉窦构成颅腔内的“ 储血池” , 有调节脑组织内血流速度的功能。大脑上静脉从额叶至枕叶可有3~9个分支, 一般多为4~7个分支, SDH多见于这条静脉发出的桥静脉破裂。大脑中静脉多为1~3条, 主要收集外侧裂附近的静脉血, 最终注入蝶顶窦和海绵窦。由于该静脉在蝶骨小翼附近后窦内, 蝶骨小翼为水平骨片, 所以颅脑外伤时, 该静脉可被“ 切割” 而致出血。临床上的SDH 几乎都是大脑浅静脉系统血管破裂引起的, 这与静脉行走特别有关, 即起于脑实质的静脉逐渐汇成较大的一干, 最后在硬脑膜内行走一段距离后注入窦内, 因此可看作是静脉的一端连于脑实质, 另一端连于硬膜窦。在脑外伤时, 极易撕破注入窦前一段静脉干或小静脉, 造成SDH[1]。
本例亚急性SDH出血原因分析:(1)撞击性损伤:本例头部砍创致头皮裂伤及颅外板骨折, 砍击后具有一定质量的的刀体由运动变为静止, 动能传递至颅脑, 由于脑组织与颅骨的质地不一, 并且两者之间留有间隙, 而其中硬脑膜下腔为最大间隙, 这就决定了头部在快速运动过程中脑组织与颅骨运动速度的不一致性。头部受击时运动的形式是由静止转化为动态, 而颅骨受力后首先运动, 颅骨内板撞击尚处于静态的脑组织, 推动脑组织作同向运动, 此时, 两者发生撞击, 致使联结的静脉血管产生破裂。(2)负压吸引:打击头部时, 先是着力点颅骨与脑组织撞击, 当脑组织推向对侧时, 原撞击的一侧脑组织即与颅骨拉大了间距, 产生了负压, 这时, 极易拉断局部的桥静脉, 同时, 由于突然产生负压的吸力易使脑皮质受损, 血管破裂。因此, 撞击与负压是外力致伤于头部的两个方面。
亚急性SDH因脑损伤较轻或无脑振荡, 所以血肿压迫症状较缓和。常不能被及时发现或未能获得及时治疗。死亡率约为22%[3]。所以, 亚急性SDH的出血并非发现时刚发生, 其出血往往有一个过程。亚急性SDH的血管损伤大多系小静脉, 出血速度缓慢或断断续续, 只有当出血达到一定量且产生压迫症状时亚急性SDH才会被发现, 然后呈快速发展过程, 由于临床症状轻而隐蔽, 所以血肿的存在不能得到及时发现。SDH的临床症状的发生、发展与血肿形成的速度、部位、脑损伤程度以及人体的代偿能力有密切关系。任何暴力、凡能使颅骨局部凹陷或突然改变脑与颅骨相对位置关系者, 均可引起这种血管破裂以致出血, 此案例死者入院时查体, 仅头皮裂伤及颅外板骨折、甚至连意识丧失的症状也没有, 且硬脑膜下出血的临床症状不显著且出现较晚, 以致这种损伤被忽视。
对亚急性SDH的临床监测观察: SDH大约有1/3的病人瞳孔不等大, 一侧瞳孔散大且固定, 多因颞叶钩回疝所致。瞳孔散大常出现在血肿同侧, 也可出现在血肿对侧。颅内高压时, 眼底视乳头出现水肿, 出现剧烈的头痛呕吐, 表现出烦燥不安、恐惧与幻觉。
CT扫描:亚急性SDH的血肿密度随时间推移逐渐减低, 一般伤后1~2周成等密度, 伤后一个月成低密度; 在手术中或尸体解剖时的肉眼观察, 出血时间在1周之内的, 血液呈黑色或呈血块状, 1周以上的囊壁逐渐形成, 2周左右形成完整囊壁; 病理改变随着血肿形成时间的延长, 成纤维细胞、炎症细胞、含铁血黄素等都有一系列的变化。亚急性SDH头颅MRI检查, T1加权图像上均为高信号强度[3]。
The authors have declared that no competing interests exist.
| [1] |
|
| [2] |
|
| [3] |
|