由于弥漫性轴索损伤在大体及普通组织病理学检查无明显病变, 所以DAI长期是法医病理学中非常棘手的死因诊断, 如果合并其它脑部疾病, 诊断则更为困难。本文报道一例头部损伤被误诊为弥漫性轴索损伤(diffuse axonal injury, DAI), 而尸检证实为B淋巴母细胞淋巴瘤脑转移死亡的案例, 并结合相关文献对其法医病理学鉴定注意事项进行讨论。
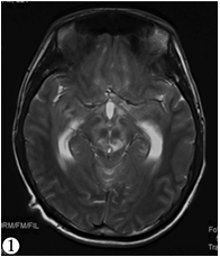
某男, 20岁。某日与人发生争执头部被殴打, 当时有一过性意识丧失, 伤后2天在某县医院MRI检查示弥漫性轴索损伤而住院, 查GCS15分, 治疗10天后病情加重而转某市医院; 伤后12天MRI示延脑、中脑及两侧丘脑、基底节区、右额叶及胼胝体多发异常信号, 脑挫裂伤可能性大, 血常规示WBC 5.63× 109/L, 单核细胞9.20%, 治疗16天后逐渐出现意识、肢体运动障碍, 双侧下肢肌力减退而要求再次转院, 出院诊断“ 外伤性蛛网膜下腔出血、脑挫裂伤” 。转往某上级医院, 查体:嗜睡, 反应略迟钝。呼唤可睁眼, 含糊对答。上肢肌力IV级, 下肢III级, 入院诊断“ 弥漫性轴索损伤; 非霍奇金淋巴瘤化疗后” , 伤后27天血常规示白细胞7.0× 109/L, 淋巴细胞14.60%。入院后按弥漫性轴索损伤给予对症治疗病情无明显好转, 且逐渐加重。伤后28天MRI示“ 脑内多发异常信号且无明显强化, 考虑脑白质病可能” (见图1), 入院后WBC明显增高, 达35.0× 109/L, 单核细胞16. 50%, 淋巴细胞5.29× 109/L, 转该院血液肿瘤科, 诊断为“ 非霍奇金淋巴瘤化疗后; 弥漫性轴索损伤; 低钾血症; 白细胞增高原因待查; 血小板减少; 脑白质病” 。终因治疗无效于伤后36天宣布死亡。死亡诊断“ 非霍奇金淋巴瘤; 弥漫性轴索损伤; 低钾血症; 白细胞增高原因待查; 血小板减少; 脑白质病; 急性脑血管病, 脑出血?” 。由于患者伤后曾被当地法医鉴定机构先后评定为“ 轻伤” 及“ 重伤” 。经当地公安机关调查, 发现被鉴定人2年前曾被确诊为“ 非霍奇金淋巴瘤” 而住院, 经多次化疗后“ 痊愈” 出院。
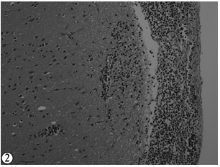
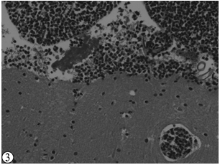
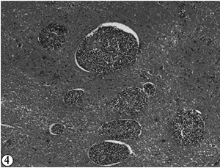
颅骨无骨折, 未见硬膜下血肿及蛛网膜下腔出血。脑重1400g, 脑水肿, 双侧小脑扁桃体疝及海马钩回疝形成, 镜下大脑及小脑蛛网膜局灶性增厚, 蛛网膜下腔及其血管周围见大量瘤细胞浸润, 部分区域大脑皮质分子层, 甚至外颗粒层件大量瘤细胞浸润(见图2); 小脑蛛网膜下腔见小片状含铁血黄素颗粒沉积(见图3)。视交叉及视神经、乳头体、内囊及基底神经节、脑干等部位脑组织与瘤组织相互交错, 呈斑片状及弥漫性分布, 基底神经节偶见小软化灶形成, 部分胶质细胞肥大、增生。胼胝体、扣带回、额上回、中央回及海马回细小血管周围大量瘤细胞呈袖套样浸润(见图4), 周围脑实质散在瘤细胞浸润。延脑
及颈髓部分神经根内可见数量不等瘤细胞浸润。瘤细胞呈小至中等体积, 细胞核形状不规则, 染色体呈点片状, 核仁不明显, 病理性核分裂象多见。脑免疫组织化学染色显示脑干、视神经及胼胝体等组织:β -APP(-); 肿瘤细胞:CD20(+), CD99(+), Ki-67(+> 80%), CD79α (+), MPO(+), TdT(+)。符合B淋巴母细胞淋巴瘤分型特点。
腭扁桃体基底部毛细血管及间质见瘤细胞呈围管性及灶性浸润, 隐窝内见中性粒细胞浸润。部分肺泡壁毛细血管及肺细小血管内数量不等的瘤细胞聚集, 甚至形成瘤栓。脾索见弥漫性瘤细胞浸润。右肾肾小球广泛性纤维化伴玻璃样变, 瘤细胞广泛浸润, 以肾间质明显。肝窦、甲状腺间质、结肠粘膜层少量瘤细胞浸润。
病理诊断: B淋巴母细胞淋巴瘤伴全身转移(1)脑广泛淋巴瘤细胞, 脑水肿, 双侧小脑扁桃体疝及海马钩回疝形成; (2)肺淋巴瘤浸润伴细小血管瘤栓形成; (3)右肾淋巴瘤浸润及萎缩; (4)脾、腭扁桃体、肝、甲状腺、结肠粘膜淋巴瘤细胞轻度浸润。
死亡原因 :该男系B淋巴母细胞淋巴瘤全身转移, 尤其广泛性脑转移, 最终致中枢神经系统功能衰竭而死亡。
根据死者伤后次日CT影像学 “ 天幕缘及小脑部见(小脑角池)少量蛛网膜下腔出血” 及该部位的蛛网膜下腔见小片状含铁血黄素颗粒沉积的组织病理学结果, 以及出血部位与肿瘤所在位置不一致, 考虑伤后此处蛛网膜下腔出血与外伤有关, 并鉴定死者生前损伤程度为轻伤。
淋巴母细胞淋巴瘤(lymphoblastic lymphoma, LBL)是一种罕见的恶性肿瘤, 好发于儿童及20岁以下的青少年[1], 分为T淋巴母细胞淋巴瘤(T-cell lymphoblastic lymphoma, T-LBL)和B淋巴母细胞淋巴瘤(B-cell lymphoblastic lymphoma, B-LBL), 其中约90%表现为T细胞表型, 常侵犯纵隔及骨髓, 10%表现为B细胞表型, 其发病部位多种多样, 常位于非纵隔区域, 头颈部多见。作为一种起源于前体淋巴细胞的高级别恶性肿瘤, B淋巴母细胞淋巴瘤的临床表现多为急性B淋巴细胞性白血病(B-ALL), 临床上常需根据免疫组化染色与T淋巴母细胞淋巴瘤及伯基特淋巴瘤(Burkitt lymphoma, BL)鉴别诊断。本病组织病理学上较难分型, 需依据免疫组织化学染色进行诊断, 故本例在免疫组织化学染色示B细胞分化抗原CD20、CD79α 、CD99等结果的基础上确诊B细胞表型; 末端脱氧核算转移酶(TdT)阳性, 提示为B淋巴母细胞型淋巴瘤, 而非伯基特淋巴瘤[2]。
还需注意, 本例B淋巴母细胞淋巴瘤从原发部位多器官转移, 其转移灶瘤细胞生长方式有所不同:乳头体、内囊、苍白球、海马、桥脑、视神经及颈髓的B淋巴母细胞呈广泛浸润; 而其它部位瘤细胞聚集成团, 呈片状多发分布。究其原因, 考虑与肿瘤细胞的分化程度及转移时间, 器官的免疫性、血流速度及间质纤维组织含量等因素有关[3]。
损害与疾病的关系及判定是法医学最为棘手的难题之一。本例伤后蛛网膜下腔出血的部位, 对应部位组织病理学见含铁血黄素颗粒沉积, 但脑组织未见收缩球、β -APP染色结果呈阴性, 故排除被鉴定人弥漫性轴索损伤发生的可能; 但可评定其生前头部外伤达到轻伤程度, 且已经过一段时间, 但该损伤与死亡无直接关系。
淋巴母细胞淋巴瘤骨髓浸润与中枢神经系统浸润密切相关, 其不良预后随着骨髓中肿瘤细胞比例的升高而增加, 其中颅内转移与骨髓浸润关系最为密切[4]。该病最初起源于淋巴结, 起病时尽管淋巴结肿大明显, 外周血象或骨髓象仍可正常, 但晚期脑转移却较为常见, 本例伤后早期一般情况可, 头部影像学检查结果虽有异常, 但血常规检查并未提示脑内肿瘤可能, 直至晚期血常规检查才提示白细胞数量剧增, 单核、淋巴细胞比例增高, 而考虑“ 非霍奇金淋巴瘤” 的可能。
通过本例的尸体解剖检验结合相关文献, 在遇到脑损伤与疾病, 尤其DAI等疑难案件时, 法医尸检及鉴定时应注意以下事项:
(1)尸检前全面了解病历资料, 本例即调查死者生前的全部病历及影像学学资料, 然后依据死因推测并制定详细的尸检方案, 尤其必须提取脑、脊髓、淋巴结, 甚至需要进行骨髓涂片以明确诊断。
(2)全面系统的尸体解剖, 以排除其它器质性疾病、暴力、中毒及其他疾病死亡的可能。
(3)对DAI及淋巴瘤、血液病等复杂疾病, 选择合适抗体进行免疫组织化学检验是明确诊断的金标准, 本例经β -APP、CD20及CD99等抗体进行检查, 确诊被鉴定人的病因及根本死因为B淋巴母细胞型淋巴瘤脑转移, 而非DAI。
(4)损伤与疾病的死因竞争, 必须在完成上述检查后进行综合分析, 必要时咨询临床专家, 本例影像学专家的意见, 在评定被鉴定人伤后发生外伤性蛛网膜下腔出血及轻伤中起非常重要的作用。
(5)CT、MRI等影像学检查是当前法医鉴定的重要依据, 但与组织病理学相比, CT、MRI在确诊DAI及类似疾病中存在一定不足, 并且常有误诊及漏诊的发生, 应引起法医工作者的警惕。
The authors have declared that no competing interests exist.
| [1] |
|
| [2] |
|
| [3] |
|
| [4] |
|